Lymphozytentransformationstest (LTT)
Zahnersatzmaterialien können Allergien verursachen
Metalle, Acrylate (Kunststoffe) aber auch zahlreiche weitere, zum Beispiel in Wurzelfüllmaterialien oder Zementen enthaltene, Bestandteile können potentielle Allergene sein.
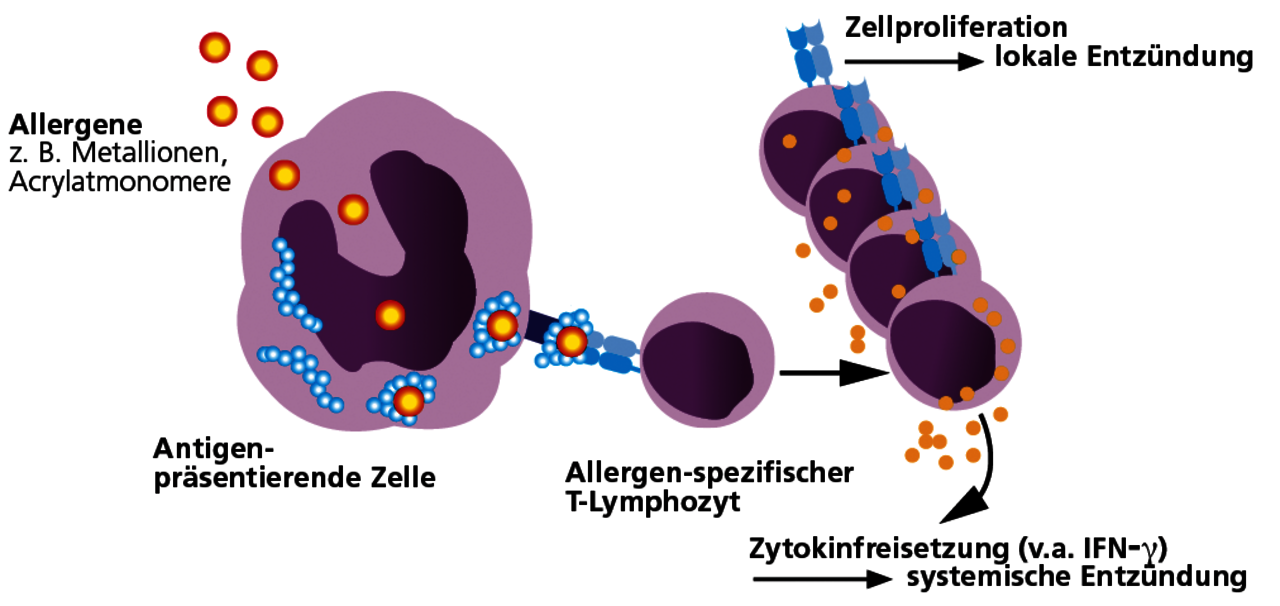
Sensibilisierungen auf zahnärztliche Werkstoffe beruhen bis auf wenige Ausnahmen auf Typ-IV-Sensibilisierungen (Allergien vom Spättyp). Metalle und Acrylate können körpereigene Eiweiße verändern und diese dadurch zum Allergen machen. Bei einer Typ-IV Sensibilisierung bilden sich spezifische T-Lymphozyten, die das Allergen bzw. allergenveränderte körpereigene Proteine (Hapteneffekt) als fremd erkennen. Bei sensibilisierten Patienten reagiert das Immunsystem nach Kontakt mit dem entsprechenden Allergen mit einer Immunaktivierung. Diese kann sich in einer Lokalsymptomatik äußern, aber auch systemische Entzündungsreaktionen verursachen oder verstärken.
Eine Sensibilisierung vom Typ IV auf ein Allergen besteht dann, wenn der Patient allergenspezifische T-Lymphozyten entwickelt hat. Der Nachweis erfolgt im LTT.
Wann muss man an eine allergisch bedingte Zahnmaterialunverträglichkeit denken?
Als lokale Zeichen können Stomatitiden, Lichen ruber planus, Gingivitis oder Parodontitis auftreten. Sie sind allerdings nicht obligat, da die oralen Schleimhäute immunologisch wenig reaktiv sind. Auf Grund der immunologischen Besonderheiten der Mundschleimhaut kommt es daher vor, dass Lokalsymptome wie Zungenbrennen oder Kiefer- und Zahnschmerzen nicht mit einem morphologischen Korrelat einhergehen.
Da Immunreaktionen prinzipiell systemischen Charakter tragen, können bei Typ IV-Allergien zahlreiche Allgemeinsymptome auftreten oder verstärkt werden. Zu diesen unspezifischen Entzündungssymptomen zählen: Abgeschlagenheit, Schlafstörungen, depressive Verstimmungen, Muskelschmerzen, Arthralgien (Fibromyalgie), Parästhesien, Kopfschmerzen, Migräne oder auch Neuralgien.
Zudem ist bekannt, dass bei sensibilisierten Patienten eine dauerhafte Exposition mit Metallionen (u.a. Quecksilber, Gold, Nickel) Autoimmunität auslösen kann.
Mit dem LTT lassen sich allergenspezifische T-Lymphozyten nachweisen.
Der LTT ist eine Labormethode zum Nachweis einer spezifischen zellulären Sensibilisierung. Der Test basiert auf dem Prinzip der Allergen spezifisch induzierten Zellteilung von Lymphozyten nach Kontakt mit ihrem „passenden“ Allergen. Eine positive Reaktion im LTT beweist die Existenz von Allergen-spezifischen Lymphozyten (Gedächtniszellen) im Blut des Patienten.
Es gibt zwei Fragestellungen, die mit dem LTT beantwortet werden:
- Ist ein Ersatz des vorhandenen Zahnersatzmaterials notwendig?
Mit dem LTT kann ein Zusammenhang zum Material nachgewiesen bzw. ausgeschlossen werden, wenn nach dem Einbringen von Zahnersatzmaterial Beschwerden auftreten (kurative Fragestellung). - Welche Materialien können verwendet bzw. nicht verwendet werden?
Mit dem LTT können vor dem Einbringen neuer Zahnersatzmaterialien bestehende Sensibilisierungen auf alle enthaltenen Bestandteile ausgeschlossen werden (präventive Fragestellung).
Auf welche Materialien kann im LTT getestet werden?
Prinzipiell kann im LTT auf nahezu alle Zahnersatzmaterialien getestet werden, sofern im Labor ein zytotoxischer Effekt oder unspezifisch aktivierende Faktoren ausgeschlossen werden.
Für häufig wiederkehrende Fragestellungen wurden die nachfolgenden Profile entwickelt, in denen die bekannten sensibilisierenden Einzelallergene standardisiert untersucht werden.
| LTT-Metalle | Gold, Nickel, Palladium, Chrom, Kobalt, Molybdän, Aluminium, Platin, Cadmium, Quecksilber, Kupfer, Silber, Zinn, Ethylquecksilber |
| LTT-Kunststoffe | Methylmethacrylat (MMA/PMMA), TEGDMA, BISGMA, BISDMA, HEMA, Diurethandimethacrylat, Ethylenglycoldimethacrylat, Buthandiol-1-4-methacrylat, N,N-Dimethyl-4-toluidin, Benzoylperoxid, Hydrochinon, Campherchinon, Phthalate, Formaldehyd |
| LTT-Kombi-Profil (Dentalcheck) | Gold, Nickel, Palladium, Chrom, Kobalt, Platin, Quecksilber, Kupfer, Silber, Zinn, Methylmethacrylat (MMA/PMMA), HEMA, TEGDMA, BISGMA |
| LTT-Goldlegierungen | Gold, Silber, Platin, Kupfer, Palladium, Zinn, Gallium, Indium, Iridium, Rhodium, Tantal, Ruthenium |
| LTT-Amalgam | Amalgambestandteile und organische Quecksilberverbindungen: Quecksilber, Kupfer, Silber, Zinn (Amalgam), Ethylquecksilber, Phenylquecksilber, Methylquecksilber |
| LTT-Wurzelfüllmaterialien | Rohguttapercha, Perubalsam, Eugenol, Polydimethylsiloxan, Silikonöl, Bismutoxid, Silber, Terpentinöl, Kolophonium, Triethanolamin, Erdnussöl, Paraformaldehyd, Bisphenol A, Epichlorhydrin |
| LTT-Keramik + Zemente | Vanadium, Aluminium, Titan, Kobalt, Chrom, Barium, Silicium, Cer, Bor, Mangan, Antimon, Phosphatzement (Harvard), Glasionomerzement (Ketac-Bond) |
| LTT-Nativmaterial | Untersuchung auf selektiv ausgewählte Materialien, die auch mit ins Labor geschickt werden können. |
Zur ausführlichen Diagnostik der Titanunverträglichkeit verweisen wir auf das Kapitel Titanunverträglichkeit.


Gibt es kostengünstige Kombinationsprofile?
Insbesondere für präventive Testungen wurde ein Kombinationsprofil (Dentalcheck) mit den wichtigsten Metallen und Acrylaten entwickelt, welches folgende Problembereiche abdeckt:
- Goldlegierungen (Gold, Silber, Palladium, Platin, Kupfer und Zinn)
- NEM-Legierungen (Chrom, Kobalt, Nickel)
- Amalgam (Quecksilber, Silber, Kupfer, Zinn)
- Prothesenkunststoffe (MMA/PMMA)
- Acrylathaltige Komposite und Zemente (HEMA, TEGDMA, BISGMA)

Kann auch auf native und individuelle Materialien getestet werden?
Ja, wenn die Materialien zusammen mit der Blutprobe ins Labor eingesendet werden. Bewährt hat sich dieses Verfahren insbesondere bei komplexen Materialien, wie z.B. Zementen, Kompositen, Prothesenmaterialien, Knochenersatzmaterialien, Wurzelfüllmaterialien (auch Stifte) sowie intraoral gewonnenen Metall- und Kunststoffspänen.
Bei negativ getesteten Materialien ist ausgeschlossen, dass gegenüber darin enthaltenen (deklarierten oder nicht deklarierten) Bestandteilen eine Sensibilisierung vorliegt. Im LTT positiv getestete Materialien dürfen dagegen keinesfalls eingebracht werden, da auf mindestens ein enthaltenes Allergen eine Typ IV-Sensibilisierung besteht.
Hinweis: Gängige in der Zahnmedizin verwendete Nativmaterialien sind im Labor vorrätig. Bitte rufen Sie uns unter +49 30 77001-220 an und lassen sich diese Liste per Fax zusenden.

LTT-Wurzelfüllmaterial
Auf Guttapercha, aber auch auf die in Sealern enthaltenen Bestandteile, können allergische Sensibilisierungen vorliegen. Die bekannten Allergene sind im Profil LTT-Wurzelfüllmaterial enthalten.

Bei der Allergietestung auf Guttapercha wird natürliches Rohguttapercha verwendet. Vor allem bei präventiven Fragestellungen kann es sinnvoll sein, das spezifisch zur Verwendung anstehende Guttaperchapräparat (auch Stifte) im LTT als Nativmaterial zu testen, da z.B. synthetisch hergestelltes Guttapercha oder verarbeitete natürliche Rohstoffe nicht mehr alle Allergenkomponenten des Rohguttaperchas enthalten müssen.
Um die Bedeutung der im LTT-Profil enthaltenen Bestandteile darzustellen, sind nachfolgend die (bekannten) wichtigen Bestandteile häufig verwendeter temporärer oder permanenter Wurzelfüllmaterialien angegeben.
Die Inhaltsstoffe wurden den Sicherheitsdatenblättern oder den Produktinformationen entnommen. Für die Richtigkeit und die Vollständigkeit kann unsererseits keine Gewähr übernommen werden.
| N2 Endodontic Cement® | enthält u.a. Paraformaldehyd, Titanoxid, Zinkoxid (Pulver) und Eugenol, Rosenöl, Lavendelöl, Erdnussöl (Flüssigkeit) |
| Endomethasone® | enthält u.a. Thymoljodid, Zinkoxid, Hydrocortisonazetat (Pulver) und Eugenol (Flüssigkeit) |
| AH Plus® | Bisphenol A Diglycidylether, Bis-[4-(-2,3epoxypropoxy)phenyl]methane, PDMS |
| AH26® | enthält u.a. Bismutoxid, Methenamin, Titanoxid, Silber |
| Aptal-Harz Wurzelfüllung® | enthält u.a. Zinkoxid, Kolophonium (Pulver), Eugenol, Perubalsam, Terpentinöl (Flüssigkeit) |
| Rocanal Permanent Vital R2® | enthält u.a. Anisöl, Phenylphenol (Pulver), Eugenol, Kolophonium, Rizinusöl (Flüssigkeit) |
| Hermetic® | enthält u.a. Zinkoxid, Zinkstearat, Zirkonium(IV)oxid (Pulver), Eugenol, Perubalsam (Flüssigkeit) |
| Super EBA® | enthält u.a. Eugenol (Flüssigkeit), Zinkoxid, Aluminiumoxid (Pulver) |
| Apexit Plus® | enthält u.a. Calciumhydroxid, Calciumoxid, Kolophonium |
| Guttapercha-Stifte | können je nach Anbieter enthalten Zinkoxid, gereinigte Guttapercha, Kolophonium (1 - 4,1%), Schwermetalle 1,5 - 30 %, evtl. Pigmente, Lebensmittelfarbstoffe |
Welche Konsequenzen sind aus einem positiven LTT-Ergebnis zu ziehen?
Ein positives Resultat im LTT sagt aus, dass gegenüber dem betreffenden Allergen eine Sensibilisierung vom Typ IV besteht. Zukünftig darf kein Material verwendet werden, welches dieses Allergen enthält (präventive Aussage). Im Falle einer kurativen Fragestellung sollte beachtet werden, dass mit keinem Allergietest (auch nicht mit dem Epikutantest) der unmittelbare kausale Zusammenhang zur bestehenden Beschwerdesymptomatik zu beweisen ist.
Daher muss bei einer nachgewiesenen Sensibilisierung sorgfältig abgewogen werden, ob das jeweilige Problemmaterial entfernt und ersetzt werden sollte. Entscheidend ist dabei die klinische Symptomatik, keinesfalls ein positives Testergebnis allein. Andere Expositionsquellen sind primär oder gleichzeitig zu eliminieren (ausführliche Informationen zu anderen Expositionsquellen erhalten Sie mit jedem LTT-Befund).
Im Einzelfall kann bei nachgewiesener Sensibilisierung und unklarer klinischer Bedeutung mit einer nachfolgend durchgeführten Effektorzelltypisierung die Kausalitätsbeziehung zwischen der Sensibilisierung und der klinischen Manifestation weitergehend untersucht werden.
Was wird für den LTT benötigt?
Für jedes Untersuchungsprofil werden 20 ml Heparin- und 5 ml Vollblut zur Serumgewinnung benötigt.
Das Abnahme- und Versandmaterial wird vom Labor zur Verfügung gestellt. Die Blutentnahmesets sind von allen gängigen Herstellern verfügbar.
Bitte kontaktieren Sie unsere Mitarbeiter der regionalen Praxisbetreuung oder unser Servicepersonal im Labor, welche alle organisatorischen Fragen gerne für Sie beantworten.
Wie gelangen die Patientenproben in das Labor?
Der Probenversand erfolgt per Kurier oder im Einzelfall auch per Post.
Ein vorfrankiertes Versandkuvert ist in jedem LTT-Blutabnahmeset enthalten. Die Einsendung erfolgt immer am Tag der Blutabnahme. Das Blut muss innerhalb von 24 h im Labor sein.
Wie wird der LTT abgerechnet?
Die Abrechnung erfolgt durch das Labor direkt mit dem Patienten.
Bei Privat-Versicherten ist der LTT unter der Ziffer 3694 abrechenbar. Zahnärzte sind berechtigt, diese Leistungen im Labor zu veranlassen.
Im Bereich der Gesetzlichen Krankenversicherung sind LTT-Untersuchungen mit zahnärztlichen Fragestellungen keine Kassenleistungen.
Die Abrechnung für Selbstzahler erfolgt hier zu einem reduzierten Satz direkt mit dem Patienten (Preise siehe Anforderungsschein).
Durchführung des LTT
Beim LTT werden die Lymphozyten im Labor aus einer Blutprobe des Patienten gewonnen und mit den jeweils zu testenden Allergenen in drei parallelen Ansätzen „konfrontiert“. Wenn beim Patienten allergenspezifische T-Lymphozyten vorhanden sind, kommt es innerhalb der nächsten 6 Tage zur klonalen Zellproliferation. Diese wird anhand der DNA-Synthese quantifiziert.
Die Allergen-induzierte Lymphozytenvermehrung wird in Relation zur spontanen Proliferation (Leerwert) gesetzt und ergibt als Ergebnis den Stimulationsindex (SI).
Was unterscheidet den LTT von heute gegenüber früher verwendeten Methoden?
Noch um 2000 hatte der LTT eine relativ geringe Empfindlichkeit. Bei der Diagnostik von Typ IV-Allergien war er dem Hauttest allenfalls gleichwertig, wenn nicht sogar unterlegen.
Die heute in immunologischen Speziallaboratorien angewandten LTT-Technologien zeichnen sich durch eine hohe Sensitivität und Spezifität aus. Dazu beigetragen haben die Weiterentwicklungen der Zellkulturtechniken und -medien, die Reinheit der zur Zellstimulation verwendeten Allergene und die heute zur Verfügung stehenden grundlegend verbesserten Messmethoden für die 3H-Thymidin-Aktivitätsbestimmung.
Zur Entwicklung der Methodik hat die Verwendung von gentechnisch hergestelltem Interferon-α als Zusatz in der Zellkultur beigetragen (von Baehr et al, J. Immunol. Methods 2001; 251: 63-71). Durch diese im Jahre 2005 im IMD Berlin eingeführte optimierte LTT-Variante konnte die Sensitivität und die Spezifität, vor allem im Vergleich zu der damals noch gängigen MELISA®-Methodik, signifikant verbessert werden.
Der LTT ist als Labormethode akkreditiert.
Beim Lymphozyten-Transformations-Test handelt es sich um ein anspruchsvolles Laborverfahren. Neben einer kostenintensiven Laborausstattung sind große Erfahrung und Sorgfalt beim durchführenden Laborpersonal erforderlich, da bei diesem Test nur wenige Arbeitsschritte automatisierbar sind. Die Basis der Zellkultur ist auch in unserem modernen Technologiezeitalter noch die gute alte „Handarbeit“, die durch erfahrene und in der Zellkultur geschulte Mitarbeiter erfolgen muss.
Des Weiteren ist die analytische Qualität vom Grad der Standardisierung im jeweiligen Labor abhängig und von der Methodik die für jedes einzelne Allergen etabliert und validiert wurde. Aus diesem Grund sollten zelluläre Analyseverfahren nur durch speziell darauf orientierte Fachlaboratorien und Institute durchgeführt werden, wo diese Verfahren nach DIN 15189 von der nationalen Akkreditierungsstelle der Bundesrepublik Deutschland (DAkkS) akkreditiert sind.
Im IMD-Berlin wurde der LTT schon 2004 nach DIN 15189 akkreditiert und seitdem regelmäßig überwacht.
Für zahnmedizinische Fragestellungen ist der LTT dem Epikutantest (ECT) vorzuziehen.
Zum Nachweis von Typ IV-Sensibilisierungen stehen mit dem LTT und dem Epikutantest zwei voneinander unabhängige Testmethoden zur Verfügung. Diese können sich bei einigen Fragestellungen (z.B. in der Berufsdermatologie) gut ergänzen. Für zahnmedizinische Fragestellungen ist der LTT dem ECT aber aus den folgenden Gründen vorzuziehen:
- Der LTT ist sensitiver bei systemischen Sensibilisierungen.
Der Epikutantest ist zum Nachweis einer Kontaktallergie validiert, d.h. bei Allergien, wo die Sensibilisierung durch Hautkontakt stattgefunden hat bzw. sich an der Haut manifestiert. Bei Allergenen, die über Schleimhäute aufgenommen werden, spricht man von systemischen Sensibilisierungen. Hier hat der LTT Vorteile hinsichtlich der Sensitivität, da er mit Blutzellen durchgeführt wird.
Mit dieser Begründung wurde der LTT auch für den Nachweis von Sensibilisierungen auf Medikamente in die allergologischen Leitlinien aufgenommen und von der Leitlinienkommission des Robert-Koch-Institut als „uneingeschränkt empfehlenswert“ eingestuft. Auch wenn die dermatologischen Berufsverbände es bis heute in Frage stellen, werden Allergene aus Zahnersatzmaterialien ähnlich wie Medikamente über die Schleimhäute und nicht über die äußere Hautbarriere aufgenommen.
Der logische Schluss, hier ebenfalls den LTT zu empfehlen, scheitert bisher wohl eher an der fehlenden Wertschätzung der Problematik „Unverträglichkeit von Zahnersatzmaterial“ als an immunpathologischen Argumenten gegen den LTT.
Die Sensitivität des LTT wird heute mit 90 bis 95% in Abhängigkeit vom Testallergen angegeben. Die Spezifität ist abhängig von der Validierung jedes einzelnen Allergens und der Qualität der LTT-Durchführung. In einem nach DIN 15189 akkreditierten Labor sind falsch positive Befunde durch unspezische Aktivierungen durch interne Standardisierung auszuschließen. - Beim LTT kommt der Patient nicht mit dem Allergen in Kontakt.
Durch den beim Epikutantest unvermeidbaren direkten Kontakt des Patienten mit dem Allergen kann dieser durch den Test selbst sensibilisiert werden. Das ist beim LTT nicht möglich, da die „Konfrontation“ an einer entnommenen Blutprobe im Labor stattfindet. Problematisch beim Epikutantest ist, dass im Falle einer stattfindenden Sensibilisierung, diese in dem betreffenden Epikutantest nicht zu erkennen ist.
Erst mit einem zweiten Epikutantest, frühestens 10-14 Tage später, wäre die Sensibilisierung nachweisbar. Diese zweite „Testung“ führt aber paradoxerweise dann der Zahnarzt durch, wenn er das Ersatzmaterial in den Organismus einbringt. Daher ist der Epikutantest für vorbeugende Testungen sogar kontraindiziert.
Auch karzinogene und toxische Substanzen sollten nie auf die Haut eines Patienten aufgebracht werden, weshalb sich ihr Einsatz im Epikutantest verbietet.
Die Kommission „Methoden und Qualitätssicherung“ des Robert-Koch-Institutes fasst die Vorteile des LTT folgendermaßen zusammen:
- Der LTT birgt keine Risiken für den Patienten, da anders als beim Epikutantest keine Induktion einer Sensibilisierung oder Verstärkung der klinischen Symptome durch diese in vitro-Labormethode möglich ist.
- Die LTT-Ergebnisse sind nicht von der Hautbeschaffenheit abhängig.
- Beim LTT kann durch „gewissenhafte Etablierung und Validierung“ das Risiko falsch positiver Resultate minimiert werden.
„Qualitätssicherung beim Lymphozytentransformationstest“ - Addendum zum LTT-Papier der RKI-Kommission „Methoden und Qualitätssicherung in der Umweltmedizin“ Mitteilung der Kommission „Methoden und Qualitätssicherung in der Umweltmedizin“ Bundesgesundheitsbl - Gesundheitsforsch - Gesundheitsschutz 2008;51:1070-1076
Stellungnahme des Deutschen Berufsverbandes der Umweltmediziner
J Lab Meb 2006;30(2):101-106 © 2006 by Walter de Gruyter - Berlin - New York. DOI 10.1515/JLM.2006.014
Bedeutung von Epikutantest und Lymphozytentransformationstest für die Diagnostik von Typ IV-Sensibilisierungen.
Stellungnahme des Deutschen Berufsverband der Umweltmediziner.
Significance of the patch test and the lymphocyte transformation test in the diagnostic of type IV-sensitization.
Statement of the German professional association for enviromental medicine
Frank Bartram1, Hans-Peter Donate2, Kurt E. Müller3, Claus-Hermann Bückendorf4,
Peter Ohnsorge5, Wolfgang Huber6, Volker von Baehr7
- Praxis für Allgemeinmedizin/Umweltmedizin, Augustinergasse 8, 91781 Weissenburg
- Praxis für Allgemeinmedizin/Umweltmedizin, Saarbrücker Strasse 9, 66679 Losheim am See
- Praxis für Dermatologie/ Umweltmedizin, Scherrwiesenweg 16, 88316 Isny
- Praxis für Allgemeinmedizin/Umweltmedizin, Wolfsbrook 2, 24113 Kiel
- Praxis für Hals-Nasen-Ohrenheilkunde/Umweltmedizin, Juliuspromenade 54, 97070 Würzburg
- Praxis für Innere Medizin/Umweltmedizin, Maaßstraße 28, 69123 Heidelberg-Wieblingen
- Institut für Medizinische Diagnostik, Abteilung Immunologie, Nicolaistrasse 22, 12247 Berlin
Kurztitel: Diagnostik von Typ IV-Sensibilisierungen
Korrespondenzadresse:
Dr. med. Volker von Baehr, Institut für medizinische Diagnostik Berlin, Abteilung Klinische Immunologie, Nicolaistraße 22, 12247 Berlin, Tel. +49 30 77001-155, Fax. +49 30 77001-236, email: v.baehr@imd-berlin.de
Zusammenfassung
Zum Nachweis einer Typ IV-Sensibilisierung auf Allergene und Haptene ist der Epikutantest die am häufigsten verwendete diagnostische Methode. Auch wenn dieser Test in der Hand erfahrener Untersucher in vielen Fällen für die Allergenidentifizierung bei Kontaktallergien sehr hilfreich ist, werden vom Kliniker dafür auch standardisierte in vitro Methoden, ganz besonders für die Testung potentiell sensibilisierender toxischer oder karzinogener Substanzen gefordert. Die Entwicklungen der Zellkulturtechniken in den letzten Jahren haben dazu geführt, dass die heute in spezialisierten Laboratorien durchgeführten zellulären Verfahren, insbesondere bei umweltmedizinisch vorbelastete Patienten, für den Nachweis von Typ IVSensibilisierungen eine sichere Alternative darstellen. Dabei sind die Möglichkeiten, aber auch die Grenzen derartiger in vitro-Verfahren zu berücksichtigen.
Heute stellt der Lymphozytentransformationstest (LTT) eine wichtige Alternative und Ergänzung zum Epikutantest für den Nachweis einer spezifischen Typ IVSensibilisierung dar. Vor- und Nachteile beider Verfahren hinsichtlich ihrer diagnostischen Spezifität und Sensitivität sowie die sich daraus ergebenden Schlussfolgerungen für den Einsatz in der Routinediagnostik werden dargestellt.
Schlüsselworte
Epikutantest, Lymphozytentransformationstest, Typ IVSensibilisierung, Allergen, Hapten
Summary
The epicutaneous test is the most commonly used method for the detection of type IV sensitisation to allergens and haptens.
This test is in the hands of experienced investigators mostly very helpful for the evaluation of the role of allergens in contact allergies. However, standardised in-vitro methods are also required especially for the identification of potentially sensitising toxic or carcinogenic substances.
Recent developments in cell culture technology have led to the establishment of modern cellular techniques carried out in specialised laboratories particularly in environmentally-challenged patients as a powerful alternative for the assessment of type IV sensitisation.
At the same time as considering the potential of such in-vitro assays one should bear in mind their limitations too.
The lymphocyte transformation test (LTT) represents nowadays an important alternative for the detection of a specific type IV sensitisation. Advantages and disadvantages of both procedures regarding their diagnostic specificity and sensitivity and the arising conclusions for application in routine diagnostics will be discussed.
Keywords
epicutaneous test, lymphocyte transformation test, type IV sensitisation, allergen, hapten
Epikutantest (ECT)
Bei der Diagnostik des allergischen Kontaktekzems (Typ IV-Allergie) kommt am häufigsten der Epikutantest (Pflastertest) zum Einsatz. Das Testprinzip beruht darauf, dass allergenspezifische T-Lymphozyten in das mit dem Testallergen versetzte Hautareal einwandern und damit eine makroskopisch wahrnehmbare Hautinfiltration nach 24 bis 72 Stunden hervorrufen. Bei der Beurteilung von positiven Testreaktionen muss zwischen allergischen und irritativen Reaktionen der Haut unterschieden werden. Viele Kontaktallergene besitzen, besonders bei Patienten mit empfindlicher Haut, auch hautreizende Eigenschaften. Bei der Bewertung eines Epikutantestes müssen vom Untersucher zur Vermeidung von falsch positiven und falsch negativen Ergebnissen einerseits die unterschiedliche Penetrierbarkeit und immunologische Reaktionsbereitschaft verschiedener Hauttypen sowie andererseits auch die unterschiedliche Sensitivität und Reproduzierbarkeit bei den einzelnen Testallergenen beachtet werden. Aus den genannten Gründen sollte die Durchführung von Epikutantestungen allergologisch versierten Untersuchern vorbehalten bleiben, denen die Grenzen dieses etablierten Routinetests bekannt sind.
Der Lymphozytentransformationstest (LTT)
Der LTT ist die derzeit einzige umfangreich validierte in vitro-Methode zum Nachweis spezifischer zellulärer Sensibilisierungen. Er beruht auf dem Prinzip der Antigen-(Allergen)-induzierten Zellteilung von spezifischen T-Lymphozyten und der Analyse der induzierten DNASynthese. Eine positive Reaktion im LTT beweist das Vorhandensein von Allergen-spezifischen T-Gedächtniszellen im Patientenblut. Die seit 2002 verwendeten optimierten LTT-Varianten haben durch Zusatz von rekombinantem Interferon-alpha zur Lymphozytenkultur eine gesteigerte Sensitivität und Spezifität erlangt (1;2;3).
Bis vor wenigen Jahren hatte der LTT noch eine geringere Sensitivität und war dem Hauttest allenfalls gleichwertig. Die Spezifität war durch nicht seltene grenzwertige Reaktionen eingeschränkt. Die Diversität der Methoden und die damals fehlende Standardisierung erklären die sehr unterschiedliche Bewertung des LTT vor dem Jahr 2000. Neben Arbeiten die dem LTT schon damals eine hohe Sensitivität und Spezifität sowie klinische Relevanz bescheinigen (4;5;6) finden sich Publikationen über falsch positive Ergebnisse (7;8).
Während der letzten 5 Jahre hat sich der Stellenwert des LTT sowie die Datenlage zur Sensitivität und Spezifität grundlegend geändert. Dazu haben die Weiterentwicklungen der Zellkulturtechniken, die Qualität der verwendeten Antigene und nicht zuletzt die verbesserten Messmethoden beigetragen. Die früher zur Tritiumbestimmung verwendeten Flüssigszintillations-Geräte sind urch hochsensitive automatisierte Festphase-b-Counter ersetzt worden. Als Konsequenz der methodischen Entwicklungen wurde der LTT in der derzeit standardisierten Form durch Fachgutachter der DACH im Frühjahr 2003 nach DIN EN 17025 und seit Januar 2005 nach DIN EN 15189 als Prüfverfahren akkreditiert.
„Unspezifisch mitogene Effekte“ sind im LTT auszuschließen
In der älteren Fachliteratur gibt es Diskussionsbeiträge (keine Studien), die postulieren dass beim LTT unspezifisch-mitogene Effekte bei der Testung auf Metalle auftreten. Dieses kann heute durch validierte standardisierte Konzentrationen der eingesetzten Allergene sicher ausgeschlossen werden. Zudem handelt es sich nicht um „mitogene Effekte“, da die im LTT proliferierenden Zellen ausschließlich CD4-T- Helferzellen sind. Positive LTT-Reaktionen ohne klinisch vorhandene Kontaktallergien beruhen auf balancierten Sensibilisierungen, wobei durch CD25+ regulatorische T Zellen eine Immuntoleranz aufrechterhalten wird (9). Daneben sind auch IL10-sezernierende CD4-Zellen beteiligt (10). Die postulierten „unspezifischen Aktivierungen“ im LTT sind zudem nicht zu verwechseln mit den bei Hauttestungen auftretenden toxisch-irritativen Entzündungsreaktionen, da unspezifische Effekte im LTT durch den Einsatz standardisierter Testkonzentrationen und parallele Antigen-Hemmversuche ausgeschlossen werden können (11).
Sensitivität und Reproduzierbarkeit des Epikutantestes
Trotz großer Fortschritte bei der Standardisierung der Testallergene liegen die „Schwachstellen“ des Epikutantest in der subjektiven Testbewertung und der unterschiedlichen Hautbeschaffenheit der Testpersonen. Die noch heute häufig geäußerte Meinung, dass der Epikutantest dem LTT in der Aussage prinzipiell überlegen sei, muss kritisch betrachtet werden.
Mehrere klinische Studien zeigen, dass die Sensitivität des Epikutantestes für einen „Goldstandard“ zu gering ist. Negative Epikutanteste bei bestehender klinisch gesicherter Sensibilisierung sind mehrfach beschrieben (12;13;14). Rustemeyer zeigte für Nickel, dass von 74 Patienten mit klinisch gesicherter Nickelsensibilisierung lediglich 40 eine positive Reaktion der Haut aufwiesen, was einer Sensitivität von lediglich 54 % entspricht (10). Bourke zeigte, dass Epikutanteste mit verschiedenen Kontaktallergenen, jeweils zweifach zeitgleich beiderseits der Wirbelsäule auf dem Rücken eines Patienten durchgeführt, eine Intraassay-Reproduzierbarkeit von ca. 92 % aufwiesen (15). Multicenter-Studien ergaben Zahlen von 84% (16) oder lediglich 56 % (17). In dieser von Gollhausen an der Dermatologischen Klinik der Ludwig-Maximilians-Universitat München durchgeführten Studie wurden die Patienten im Abstand von einer Woche zweimal untersucht. In einem 2004 von Iris Ale publizierten Review wird die Ratio nicht reproduzierbarer Reaktionen bei neun erfassten Studien mit 4,2 bis 43,8 % angegeben (18). Es ist sehr wahrscheinlich, dass diese in kontrollierten Studien ermittelten „Abweichungen“ in der klinischen Routinediagnostik noch höher sind.
Einsatz und wissenschaftliche Reputation des Lymphozytentransformationstest (LTT)
Der LTT hat sich in der Diagnostik von immunologisch bedingten Arzneimittelreaktionen im Vergleich zum Epikutantest in der Spezifität als gleich und in der Sensitivität als überlegen erwiesen (19;20;11). Dieses führte für diese Fragestellung zur positiven Bewertung durch das Robert Koch-Institut (21). In der gleichen Stellungnahme wurde hingegen der Nachweis allergischer Reaktionen gegenüber Umweltschadstoffen (einschließlich Metallen) kritisch gesehen, „da kein ausreichendes Untersuchungsmaterial vorliegt“. Dass hier dem identischen Test für Haptene wie Medikamentenderivate eine hohe Sensitivität zugeschrieben wird, für andere wie Metalle dagegen nicht, ist unverständlich. Gerade für Metalle wie Chrom, Nickel und Kobalt zeigen neuere Untersuchungen, dass der LTT eine höhere Sensitivität im Vergleich zur Epikutantestung hat (22;23).
In der genannten Stellungnahme des RKI wird zudem postuliert, dass positive LTT-Befunde „lediglich eine Exposition anzeigen“, die nicht immer mit einer klinischen Symptomatik verbunden sein muss. Eine im LTT (aber auch im Hauttest !) nachgewiesene Sensibilisierung muss tatsächlich nicht zwingend mit einer klinischen Symptomatik assoziiert sein, was aber die vorliegende Sensibilisierung nicht in Frage stellt. Es ist bekannt, dass nicht jede Sensibilisierung eine Allergie zur Folge hat. Dass positive LTT-Befunde „lediglich eine Exposition anzeigen“ ist auch deshalb nicht schlüssig, da in diesem Fall zweifelsohne die Rate positiver Reaktionen auf Dentalmetalle, Nickel oder auch Cadmium (im Zigarettenrauch enthalten) weit höher als nachgewiesen sein müsste. Die Prävalenz positiver Reaktionen im LTT liegt weit unter der hohen Zahl entsprechend exponierter Personen (4;22).
Zum Nachweis einer Typ IV-Sensibilisierung auf Beryllium stellt der LTT unbestritten das Mittel der Wahl dar (24;21). Eine schlüssige Erklärung, warum dieses für Beryllium nicht aber andere Metalle der Fall sein sollte, gibt es nicht. Gerade Metalle eignen sich sehr gut für die LTT-Testung, da diese im Vergleich zu Medikamenten nicht metabolisiert werden. Am Institut für Klinische Immunologie der Universitätsklinik Essen wurde kürzlich die Korrelation der verschiedenen Testmethoden LTT, Epikutantest und Zytokinanalysen untereinander und zum klinischen Befund untersucht (25). Es zeigte sich eine gute Korrelation der Ergebnisse des LTT, des Epikutantest und der Zytokinanalysen. Im Vergleich zum klinischen Bild zeigten sowohl der LTT als auch der Epikutantest eine Korrelation (Epikutantest, r=0,73, p<0,0001; LTT r=0,74, p<0,0001).
Bei Duftstoffunverträglichkeiten (26), jodhaltigen Kontrastmittel (27) und Methacrylaten (28) ist belegt, dass der LTT für die häufig problematische Differenzierung zwischen allergischen und irritativen Reaktionen hilfreich ist.
Alle neueren Studien zeigen, dass die Validität der ermittelten LTT-Ergebnisse vielmehr von der Qualität der Testdurchführung abhängt, als vom methodischen Verfahren an sich. Hier besteht jedoch kein Unterschied zu anderen Labormethoden. Die häufig aus älteren Publikationen herrührende undifferenzierte Skepsis gegenüber dem LTT ist unter Berücksichtigung der methodischen Entwicklungen sowie aktueller Studien heute nicht mehr gerechtfertigt.
Eine Sensibilisierung muss nicht in jedem Fall mit einer lokalen Symptomatik an der Kontaktstelle einhergehen.
Vor allem in der zahnärztlichen Praxis wird häufig angenommen, dass eine klinisch relevante Sensibilisierung zwingend mit einer oralen Symptomatik einhergehen muss. Dieses ist nicht der Fall, da sich die Haptenaufbereitung der oralen Mukosa und der Epidermis auf Grund immunologischer Besonderheiten unterscheiden (29;13). Ursächlich sind unterschiedliche Lipidzusammensetzungen von Mukosa und Epidermis (30), der schnellere Abtransport von Allergenen durch die starke Durchblutung des Stratum retikulare der oralen Mukosa (31) sowie eine durch ca. 400 Bakterienarten im Mundraum beeinflusste primäre Immunantwort (32). Die hauptsächlich für die initiale lokale Entzündungsreaktion verantwortlichen Langerhanszellen zeigen funktionelle Unterschiede zwischen Epidermis und Mukosa. Langerhans-Zellen der Mukosa exprimieren vermehrt den Fc epsilon RI-Rezeptor (33;34) und sind zu einer allogenen T-Zell-Stimulation in vitro fähig (35). Vergleichende Provokationstestungen zeigten, dass die zur Auslösung einer Schleimhautreaktion notwendigen Allergenkonzentrationen 5-12-mal höher sind als an der Haut (36).
Für die Entwicklung einer allergischen Schleimhautreaktion gegen eine Fremdsubstanz ist es zudem entscheidend, ob der Primärkontakt, das heißt der prägende immunologische Erkennungsprozess, über die Schleimhaut, die Haut oder das Intestinum stattgefunden hat. Sowohl im Mausmodell als auch beim Menschen kann die Reaktivität der oralen Mukosa durch vorherige intestinale Allergenexposition unterdrückt werden (37;38).
Die genannten Unterschiede erklären, warum einerseits positive Epikutantestreaktionen nicht immer auch mit oralen Manifestationen einhergehen, andererseits aber auch, dass kontaktallergische Schleimhautreaktionen sich nicht in jedem Fall im Epikutantest manifestieren (16).
LTT und Epikutantest können nur eine Sensibilisierung, nicht aber eine Allergie beweisen.
Der Nachweis einer immunologischen Sensibilisierung, wie er mittels LTT und Hauttest erfolgt, ist nicht obligat mit einer klinischen lokalen oder systemischen Symptomatik verbunden. Die Allergiediagnose kann nur in Kenntnis des klinischen Befundes und der Anamnese gestellt werden. Allergietests stützen die Diagnose, da eine Sensibilisierung zwingende Voraussetzung einer Allergie ist. Aus unserer Sicht stellen der Epikutantest und ein in einem dafür spezialisierten Zellkulturlabor durchgeführter LTT zwei Methoden dar, die sich bei schwierigen Fragestellungen sehr gut ergänzen. Die von uns in den vergangenen vier Jahren gesammelten Erfahrungen zeigen, dass ein standardisiert durchgeführter LTT vor allem bei folgenden Fragestellungen wichtig ist:
- negatives Epikutantestergebnis bei dringendem klinischen Verdacht auf eine Kontaktallergie.
- fraglich positive Ergebnisse im Epikutantest (toxische Reaktionen?).
- präventive Testung vor Einbringung von Zahnersatzmaterial oder berufsgenossenschaftliche Fragestellungen.
- Testung von potentiell sensibilisierenden oder karzinogenen Substanzen.
Bei präventiven Fragestellungen sollte der LTT verwendet werden.
Prinzipiell sollte bei präventiven Fragestellungen bezüglich bestehender Typ-IV-Sensibilisierungen, wie sie vor allem im Bereich der Zahnmedizin durchgeführt werden, der Epikutantest zurückhaltend eingesetzt werden, da durch die Applikation der Testsubstanz auf die Haut eine potentielle Sensibilisierungsgefahr besteht (39;40). Agrup zeigte in einer Studie mit zweimaliger Durchführung des Epikutantestes auf Standardallergene, dass es bei der wiederholten Testung nach 6 Monaten zu einer signifikanten Anzahl von „Neusensibilisierungen“ gekommen war. Die Prävalenz der iatrogenen Sensibilisierungen betrug für Kobalt 5 %, p-Phenylendiamin 4,6 %, Chrom 2,3 % und p-Aminoazobenzene 9,9 % (39). Weitere Falldarstellungen gibt es zu Benzoylperoxid, Butylhydrochinon, Kompositen-Mix (41), para-tertiärem Butylcatechin (42), diversen Pflanzenextrakten (43), Budesonide (44), Formaldehyd (45), Nickel (10) und Acrylate (46). Für Penicillin gilt bis heute aufgrund der Sensibilisierungsgefahr die therapeutische kutane Applikation als Kunstfehler (41). In Tierversuchen ließen sich Sensibilisierung zum Beispiel auf Chrom, Quecksilber und Nickel induzieren (47). Mit diesem Wissen ist die häufig praktizierte routinemäßige Epikutantestung der kompletten Standard-Allergenreihe als kritisch zu bewerten. Die Verfahrensweise, ein positives LTT-Ergebnis durch einen Epikutantest zu bestätigen, sollte deshalb nur in Ausnahmefälle, z.B. bei grenzwertigen Ergebnissen, erfolgen, da eine Verstärkung der klinischen Symptomatik durch Exposition mit dem Test-Kontaktallergen für verschiedene Kontaktallergene gezeigt worden ist (48;49;50). Ohnehin schränkt die eingeschränkte Sensitivität und die mangelnde Reproduzierbarkeit (12;13) die Indikationen derartiger „Nachtestungen“ ein.
Aus der Sicht der kurativ tätigen Umweltmedizin sind für die Bewertung positiver Testergebnisse folgende Schlussfolgerungen zu empfehlen:
- Bei präventiven Untersuchungen mit potentiell sensibilisierenden Substanzen, allen Testungen mit karzinogenen Stoffen und der Untersuchung von Patienten mit prädisponierenden immunologischen Erkrankungen sollte der LTT als nicht belastendes Verfahren dem Epikutantest vorgezogen werden.
- Ein sicher positives Ergebnis im Epikutantest stellt eine Sensibilisierung sicher. Fraglich positive und vermutlich durch toxische Reaktionen bedingte Resultate im Epikutantest sollten auch bei kurativen Fragestellungen durch den LTT bestätigt werden.
Der Qualitätsanspruch muss bei zellulären Laborverfahren hoch sein!
Der Einsatz des LTT in der klinischen Diagnostik stellt hohe Anforderungen an den behandelnden Arzt für die Indikationsstellung und an das ausführende Labor für die Gewährleistung einer konstant hohen Qualität der Testdurchführung. Der LTT bleibt, wegen seiner im Vergleich zum Epikutantest höheren Kosten, speziellen Fragestellungen vorbehalten. Unter Berücksichtigung der dargestellten Studienlage wäre es aber falsch, diese moderne diagnostische in vitro-Methode nicht einzusetzen.
Zu fordern ist allerdings, dass diese anspruchsvolle Zellkulturmethode ausschließlich von akkreditierten medizinischen Instituten durchgeführt werden sollte, die über ausreichend Erfahrungen mit dieser Methode verfügen. Die für ein nach DIN ISO 15189 akkreditiertes Labore zwingend vorgeschriebenen Ring- und Vergleichsuntersuchungen mit Prüflaboratorien sind eine entscheidende Voraussetzung für ein effizienten Qualitätsmanagement und die verlässliche Berücksichtigung der Testergebnisse in der klinischen Praxis.
Wichtiger Hinweis:
Wesentliche Teile der im Text erwähnten RKI Stellungnahme ist 2008 korrigiert worden.
Die Stellungnahme des Deutschen Berufsverbandes der Umweltmediziner wurde hier trotzdem in der ursprünglichen Form von 2006 abgedruckt um das Urheberrecht nicht zu verletzen.
Titanunverträglichkeit
Titan zeichnet sich durch ein hervorragendes Korrosionsverhalten aus und hat dadurch eine im Vergleich zu anderen Metallen gute immunologische Verträglichkeit. Allerdings weiß man, dass bei einigen Patienten die Implantate unerwünschte Entzündungserscheinungen induzieren, die zur fehlenden knöchernen Integration, Perigingivitis und Periimplantitis führen können.
Echte zelluläre Typ IV-Allergien auf Titan stellen im Unterschied zu anderen Metallen eine Rarität dar. Die Ursache dafür ist, dass Titanionen durch ihre hohe Sauerstoffaffinität unmittelbar nach ihrer Freisetzung Oxide bilden und im Unterschied zu freien Ionen können diese Oxide keine Proteinbindung eingehen und somit keine allergene (haptene) Wirkung entfalten. Die häufig gemachte Aussage, dass es „auf Titan keine Allergien gibt“, ist aus streng immunologischer Sicht somit sehr wahrscheinlich richtig. Allergien sind jedoch nicht die einzige Ursache von immunologisch bedingten Unverträglichkeiten. Die häufigste Ursache der individuellen Überempfindlichkeit gegenüber Titan ist eine überschießende proentzündliche Reaktivität der Gewebemakrophagen.
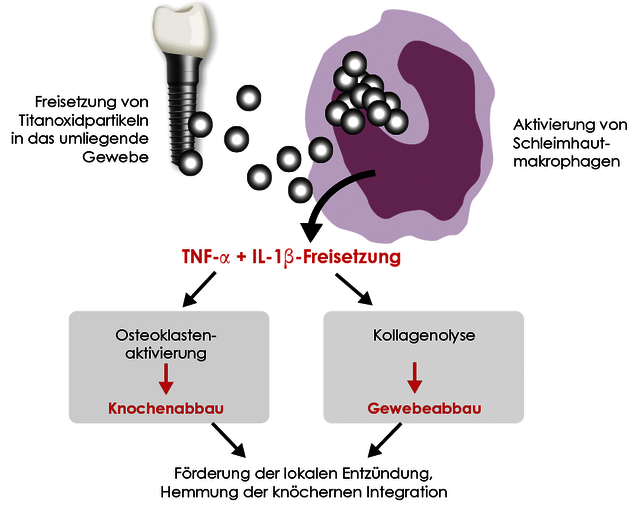
Titanpartikel im Gewebe induzieren eine Entzündungsreaktion.
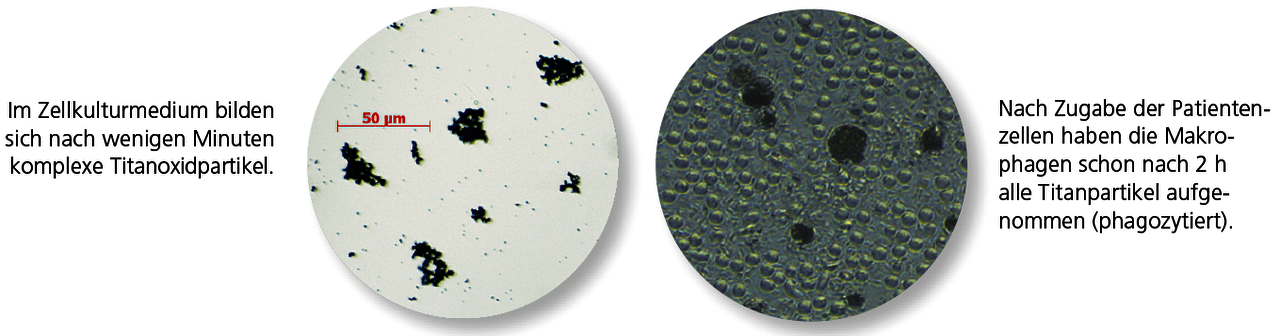
An der Oberfläche implantierter Titanmaterialien findet metallischer Abrieb statt. Titanoxidpartikel sind daher nahezu immer im umgebenden Knochen- oder Weichgewebe des Implantats zu finden. Die Gewebemakrophagen („Abräumzellen“) phagozytieren diese Titanoxidpartikel (partikulärer Debris). Es ist physiologisch, dass Makrophagen nach Kontakt mit Titanoxidpartikeln mit der Freisetzung proentzündlicher Zytokine, im wesentlichen TNF-α und Interleukin-1, reagieren. Sehr individuell ist allerdings das Ausmaß dieser Immunantwort. Die Intensität der Zytokinfreisetzung hängt u.a. von genetischen Varianten (Polymorphismen) der beteiligten proentzündlichen (IL-1 und TNF-α) und antientzündlichen (IL-1RN) Mediatoren ab. Die Titanunverträglichkeit ist daher meist die Folge einer gesteigerten Entzündungsbereitschaft der Gewebemakrophagen auf Titanoxidpartikel. Titan-spezifische Lymphozyten spielen hier keine Rolle, was die negativen LTT- und Epikutantest-Ergebnisse erklärt.
Der Titanstimulationstest erfasst die Zytokinreaktion der Gewebemakrophagen nach Kontakt mit Titanoxid.
Der Titan-Stimulationstest wurde für diese Fragestellung entwickelt und umfassend validiert. Bei diesem Vollblutstimulationstest wird untersucht, ob die Monozyten/Makrophagen des Patienten nach Kontakt mit Titanpartikeln mit einer gesteigerten Entzündungsantwort reagieren. Diese ist erkennbar an einer erhöhten Freisetzung der beiden proentzündlichen Schlüsselzytokine TNF-α und/oder IL-1β. Bei Patienten mit positiven Befunden ist eine verzögerte oder gestörte Einheilung von dentalen Titanimplantaten dadurch zu erklären, dass auch die Makrophagen im Implantationsgebiet auf frei werdende Titanpartikel hyperaktiv reagieren und primär eine lokale, ggf. auch eine systemische Entzündung induzieren.
Mit steigendem genetischen Entzündungsgrad steigt auch das Risiko für ein Titan-assoziiertes Entzündungsgeschehen.
Inzwischen ist für funktionell relevante Polymorphismen in den Genen der Zytokine IL-1, IL-1RN und TNF-α in einer Vielzahl von Studien der Zusammenhang zur Periimplantitis bzw. zum Implantatverlust gezeigt. Ungefähr 15 bis 20 % der Bevölkerung reagieren genetisch determiniert mit einer ausgesprochen starken Entzündungantwort. Die verantwortlichen Polymorphismen in den Genen für TNF-α, IL-1 und IL1-RN können im Labor nachgewiesen werden.
Dieses molekulargenetische Verfahren hat den Vorteil, dass es nicht von aktuellen Entzündungsgeschehen oder immunsuppressiven Therapien beeinflusst wird. Die genetische Testung erlaubt an Hand der gefundenen Polymorphismenkombination die Zuordnung zu einem Entzündungsgrad. Der genetische Entzündungsgrad steigt abhängig von der Anzahl der vorliegenden Polymorphismen von Grad 0 (kein Polymorphismus liegt vor, normale Entzündungsneigung) bis auf Grad 4 (alle vier untersuchten Polymorphismen liegen vor, deutlich erhöhte Entzündungsneigung). Patienten mit Grad 3 und 4 gelten als High-Responder und somit als Risikopatienten für ein Titan-assoziiertes dentales Entzündungsgeschehen / Implantatverlust.
Die klinische Relevanz dieser Polymorphismen ist auch durch den Fakt gesichert, dass Patienten mit High-Responder-Polymorphismen eine erhöhte Empfindlichkeit für einen periprosthetischen Knochenverlust aufweisen. Wichtig ist zu betonen, dass es sich bei den Genpolymorphismen um angeborene Prädispositionsfaktoren handelt, die anders als bei der Allergie, keinen Erstkontakt benötigen ehe sie im Labortest nachweisbar sind. Demzufolge können sowohl der Titanstimulationstest als auch die genetischen Analysen präventiv, d.h. im Rahmen der Implantationsplanung eingesetzt werden.
Der Entzündungsgrad und ein positiver Titanstimulationstest stellen signifikante unabhängige und somit additive Risikofaktoren dar.
In einer Studie, die von der Deutschen Gesellschaft für Umwelt-ZahnMedizin (DEGUZ) initiiert wurde, konnte die prognostische Aussagekraft beider Analysen bestätigt werden (Jacobi-Gresser et al. 2012). Im Vergleich zur Kontrollgruppe (Patienten bei denen Implantate seit mehr als 5 Jahren komplikationslos eingeheilt sind) zeigen Patienten mit Implantatverlust ohne Belastung in der Einheilphase sowie Patienten mit Implantatverlust nach Belastung eine signifikant höhere in vitro-Titanoxid-induzierte TNF-α und IL-1β-Freisetzung im Titanstimulationstest (p<0.0001). Ein positiver Titanstimulationstest stellt ein vom Alter, Geschlecht und Raucherstatus unabhängigen Risikofaktor dar und erhöht das Risiko für ein Titan-assoziiertes Entzündungsgeschehen / Implantatverlust um das zwölffache.
Darüber hinaus hat die Anzahl an Risiko-Polymorphismen und somit der daraus resultierende genetische Entzündungsgrad einen signifikanten Einfluss auf den Implantatverlust (p* = 0.046). Mit steigendem genetischem Entzündungsgrad steigt auch das Risiko für ein Titan-assoziiertes dentales Entzündungsgeschehen/Implantatverlust auf das bis zu sechsfache.
| Relatives Risiko für einen dentalen Titanimplantatverlust: | |
|---|---|
| Negativer Titanstimulationstest | 1.0 |
| Positiver Titanstimulationstest | 12.0 |
| Genetischer Entzündungsgrad 0 | 1.0 |
| Genetischer Entzündungsgrad 1 | 1.5 |
| Genetischer Entzündungsgrad 2 | 2.4 |
| Genetischer Entzündungsgrad 3 | 3.8 |
| Genetischer Entzündungsgrad 4 | 6.0 |
Erläuterung: Ein Patient mit positivem Titanstimulationstest hat ein zwölffach erhöhtes Risiko im Vergleich zur Normalbevölkerung. Trägt er zusätzlich den genetischen Entzündunsgrad 4, steigt das Risiko nochmals um das sechsfache.
Was bedeutet ein positives Ergebnis im Titanstimulationstest oder ein erhöhter genetischer Entzündungsgrad?
Ein auffälliges Ergebnis in einer der beiden Untersuchungen kennzeichnet das Vorliegen einer deutlichen Prädisposition für ein Titan-assoziiertes Entzündungsgeschehen, welches mit einem primären oder sekundären Implantatverlust verbunden sein kann. Es ist nicht gleichzusetzen mit einer Allergie, bei der das Allergen grundsätzlich zu meiden wäre. Ein positiver Titanstimulationstest oder ein Entzündungsgrad 2 bis 4 stellt also für sich allein keine absolute Kontraindikation für ein Titanimplantat dar.
Es sollten aber in diesen Fällen Alternativen (z.B. Keramikimplantate, herausnehmbarer Zahnersatz, beschichtete Titanimplantate) kritisch geprüft und prophylaktische Maßnahmen intensiviert werden (Prophylaxe, Verwendung niedriger Drehzahlen, keine Verwendung von Parodontalsonden aus Titan, keine Sofortimplantation, Herdsanierung, Raucherentwöhnung, optimale Einstellung anderer prädisponierender Erkrankungen (z.B. Diabetes mellitus), keine Mehrfachimplantationen, bis 4 Wochen nach Implantation Vermeidung jeglicher Immunstimulation). Gegebenenfalls können immunsupressive Maßnahmen zum Zeitpunkt der Implantateinbringung förderlich sein.
Benötigtes Probenmaterial
Titanstimulationstest: 10 ml Heparinblut. Die Heparinmonovetten aus den LTT-Abnahmesets können verwendet werden. Gern senden wir Ihnen auch einzelne Abnahmeröhrchen zu. Ein Probeneingang im Labor innerhalb von 24h muss gewährleistet sein. Das Blut sollte bei Raumtemperatur gelagert und transportiert werden.
Genetische Entzündungsneigung: 2 ml EDTA-Blut oder 2 Mundschleimhautabstriche. Für die genetische Untersuchung benötigen wir die Einverständniserklärung des Patienten. Der Transport ins Labor ist nicht zeitkritisch und kann per Postversand erfolgen.
Abrechnung
Die beiden Untersuchungen gehören nicht zum Leistungsspektrum der Gesetzlichen Krankenversicherungen (GKV). Privatkassen übernehmen bei gegebener Indikation die Kosten. Die Kosten betragen für privatversicherte Patienten für den Titanstimulationstest 64,36 € und für die Genetische Entzündungsneigung 234,63 €.
Für Selbstzahler betragen die Kosten für den Titanstimulationstest 55,96 € und für die Genetische Entzündungsneigung 174,86 €.
Sollte zusätzlich der LTT im Vorfeld einer Implantation oder bei Verdacht auf Titanunverträglichkeit durchgeführt werden?
Typ IV-Sensibilisierungen auf Titan sind wie schon erwähnt ausgesprochen selten, was an der hohen Oxidationstendenz des Titans liegt. Somit steht der LTT für zahnmedizinische Fragestellungen in seiner Bedeutung eindeutig hinter dem Titanstimulationstest zurück. Im Hinblick auf Typ IV-Sensibilisierungen sind verunreinigende Metalle mit Sicherheit von größerer Relevanz. Aus Titanimplantaten älteren Fabrikats können Spuren an Nickel, Vanadium oder Aluminium freigesetzt werden. Aus diesem Grund wurde ergänzend zum Titanstimulationstest ein LTT-Screening-Profil entwickelt, mit welchem zusätzlich zum Titan auch diese drei Metalle getestet werden können.
Benötigtes Probenmaterial
LTT-Titan/Aluminium/Nickel/Vanadium: 20 ml Heparin- und 5 ml Vollblut (LTT-Abnahmesets verwenden!). Ein Probeneingang im Labor innerhalb von 24h muss gewährleistet sein. Das Blut sollte bei Raumtemperatur gelagert und transportiert werden.
Abrechnung
LTT-Titan (Titan, Aluminium, Vanadium, Nickel): Die Untersuchung gehört nicht zum Leistungsspektrum der Gesetzlichen Krankenversicherungen (GKV). Die Kosten betragen für Selbstzahler 89,75 € und für Privat versicherte Patienten 103,22 €. Privatkassen übernehmen bei gegebener Indikation die Kosten.
Nachweis von Soforttypallergien
Typ I-Allergien auf Acrylate und andere nicht-metallische Werkstoffe
Im Unterschied zu Metallen, wo allergische Unverträglichkeitsreaktionen ausschließlich auf lymphozytär vermittelte Typ IV-Sensibilisierungen zurückzuführen sind, können Immunreaktionen gegenüber acrylathaltigen Kompositmaterialien sowie auch anderen nicht-metallischen Werkstoffen auch IgE-vermittelt (Typ I-allergisch) sein.
An Soforttypallergien sollte gedacht werden, wenn die Symptomatik innerhalb wenigerStunden (selten sogar Minuten) nach Einbringung nicht-metallischer Zahnersatzmaterialien auftritt. Typisch sind lokale aber auch systemische ödematöse, quaddelartige Schleimhautaffektionen, wobei diese auf Grund der Besonderheiten der Schleimhäute lokal selten eine typische Morphe haben.
In der Literatur finden sich Hinweise, dass Patienten mit bekannten Soforttypallergien (Heuschnupfen, Insektengift- und Hausstauballergien) häufiger auch von einer Acrylatallergie betroffen sind, was auf eine prinzipielle Prädisposition für Typ I-Allergien hindeutet.
Wie erfolgt die Testung im Labor?
Für viele klassische Typ I-Allergene (z. B. Baumpollen) kann das spezifische IgE automatisiert in nahezu jedem Labor über EAST oder RAST-Verfahren bestimmt werden. Acrylate oder z.B. Inhalte von Wurzelfüllmaterialien sind allerdings bisher von keinem kommerziellen Anbieter etabliert worden. Die Diagnostik ist daher heute ausschließlich über zelluläre Testsysteme möglich.
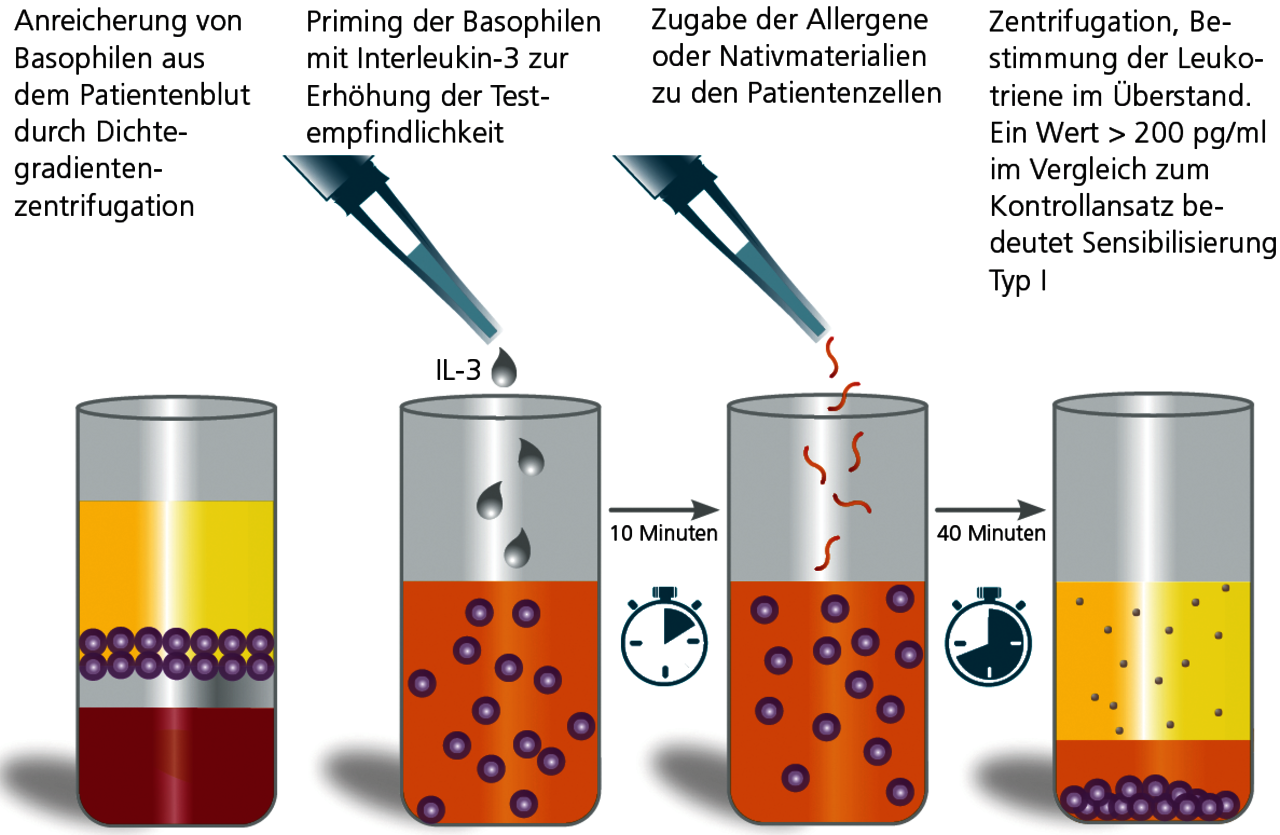
Der Basophilen-Degranulationstest (BDT) ist eine moderne in-vitro-Methode zum Nachweis Typ I-allergischer Sensibilisierungen sowie von Pseudoallergien. Der Test ist auch als Leukotrien-Release-Test, Basophilen-Aktivierungstest oder CAST-Test bekannt. Vorteil dieses Testes ist, dass sowohl Standardallergene (z.B. Acrylatmonomere) als auch native Materialproben nach Aufarbeitung im Labor getestet werden können. Dieses ermöglicht z.B. die Testung von Materialproben unbekannter Zusammensetzung (einschließlich von Prothesenmaterial oder in situ gewonnenen Kunststoffspänen).
Die Ergebnisse der Allergen-stimulierten Testansätze werden mit Positiv- und Negativkontrollen ins Verhältnis gesetzt. Ein resultierender Wert über 200 pg/ml bedeutet, dass eine Sensibilisierung vom Typ I vorliegt. Ein negatives Resultat schließt eine Sofort-Typ-Sensibilisierung mit hoher Sicherheit aus.
Hinsichtlich Sensitivität und Spezifität hat sich in unserem Labor der BDT gegenüber anderen in vitro-Provokationstesten wie Histamin-Freisetzungs-Test oder CD63-Test als eindeutig überlegen erwiesen.
Welche Zahnersatzmaterialien sind im BDT testbar?
Das Standard-Acrylat-Profil enthält:
Methylmethacrylat (MMA)
2-Hydroxyethylmethacrylat (HEMA)
Triethylenglycoldimethacrylat (TEGDMA)
Diurethandimethacrylat (DUDMA)
Alle weiteren gängigen Acrylate sind im Labor für die Testung vorrätig.
Auch Nativ-Proben können im BDT getestet werden.
Es ist allerdings auch möglich, eine Materialprobe (Kunststofftestplättchen, Proben von Wurzelfüllmaterialien, nativ gewonnene Späne, Zementproben o.ä.) mit ins Labor zu senden, auf welche dann direkt im BDT getestet wird. Das Material muss gemeinsam mit dem Blut eingesandt werden. Eine Reihe von Materialien sind im Labor auch vorrätig und für die Testung etabliert (siehe Rückseite des Anforderungsscheines Zahnmedizin). Vor allem bei Präventivtestungen sollten die Materialien in dem Zustand getestet werden, in dem sie später auch beim Patienten eingesetzt werden (z.B. ausgehärteter Kompositzement, auspolymerisierter Kunststoff).
Benötigtes Probenmaterial
2 ml EDTA-Blut oder Heparinblut pro Allergen bzw. Nativmaterial. Die Heparinmonovetten aus dem LTT-Abnahmeset können verwendet werden. Gerne senden wir Ihnen auch einzelne Abnahmeröhrchen zu. Ein Probeneingang im Labor innerhalb von 24h muss gewährleistet sein. Das Blut sollte bei Raumtemperatur gelagert und transportiert werden.
Abrechnung
Die Kosten betragen für Selbstzahler je Allergen 27,98 € (+ einmalig 23,31 € für die Zelltrennung). Für privatversicherte Patienten betragen die Kosten je Allergen 32,18 € (+ einmalig 26,81 € für die Zelltrennung). Privatkassen übernehmen bei gegebener Indikation die Kosten ohne Probleme.
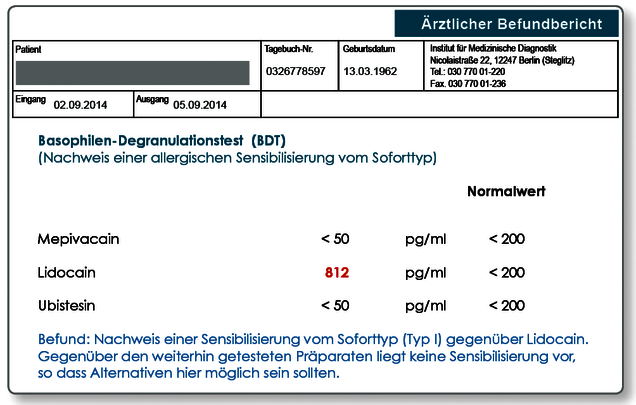
Unverträglichkeit von Lokalanästhetika
Überempfindlichkeiten auf Lokalanästhetika können allergischen Ursprungs sein.Vor allem wenn die Symptomatik innerhalb von Minuten bis wenigen Stunden eintritt, muss an IgE-vermittelte Sensibilisierungen oder Pseudoallergien gedacht werden. Anaphylaxien, d.h. systemische, zum Teil lebensgefährliche Überempfindlichkeitsreaktionen sind beschrieben. Bei Verdacht auf eine Unverträglichkeit auf Lokalanästhetika sollte eine Testung der Präparate im BDT erfolgen.
Im BDT sind prinzipiell alle Präparate einsetzbar, wenn eine Ampulle oder Tablette mit eingesandt wird. Folgende Wirkstoffe von Lokalanästhetika sind im Labor vorrätig und müssen deshalb nicht mit eingeschickt werden: Mepivacain, Articain, Lidocain, Prolocain und Ubistesin. Bei positiven Befunden wird ein Allergiepass ausgestellt. Ein positiv getestetes Präparat sollte prinzipiell nicht verwendet werden.
Benötigtes Probenmaterial
2 ml EDTA-Blut oder Heparinblut pro Präparat. Die Heparinmonovetten aus dem LTT-Abnahmeset können verwendet werden. Gerne senden wir Ihnen auch einzelne Abnahmeröhrchen zu. Ein Probeneingang im Labor innerhalb von 24h muss gewährleistet sein. Das Blut sollte bei Raumtemperatur gelagert und transportiert werden.
Abrechnung
Die Kosten betragen für Selbstzahler je Präparat 27,98 € (+ einmalig 23,31 € für die Zelltrennung). Für Privat versicherte Patienten betragen die Kosten je Präparat 32,18 € (+ einmalig 26,81 € für die Zelltrennung).
Literatur
- Kanerva L. Cross-reactions of multifunctional methacrylates and acrylates. Acta Odontol Scand. 2001;59:320-329.
- Lindström M, Alanko K, Keskinen H, Kanerva L. Dentist's occupational asthma, rhinoconjunctivitis, and allergic contact dermatitis from methacrylates. Allergy. 2002;57:543-545.
- Piirilä P, Hodgson U, Estlander T, Keskinen H, Saalo A, Voutilainen R, Kanerva L. Occupational respiratory hypersensitivity in dental personnel. Int Arch Occup Environ Health. 2002;75:209-216.
- Sanz ML, Gamboa P, de Weck AL. A new combined test with flowcytometric basophil activation and determination of sulfidoleukotrienes is useful for in vitro diagnosis of hypersensitivity to aspirin and other nonsteroidal anti-inflammatory drugs. Int Arch Allergy Immunol. 2005;136:58-72.
- de Weck AL, Sanz ML.Cellular allergen stimulation test (CAST) 2003, a review. J Investig Allergol Clin Immunol. 2004;14:253-273.