Häufig gestellte Fragen (FAQ)
Chronische Infektionen
Bei Belastung mit Mykotoxinen ist es ratsam zu handeln, um mögliche gesundheitliche Risiken zu minimieren. Die Maßnahmen umfassen die Identifikation vorhandener Mykotoxinquellen, präventive Strategien sowie die Unterstützung des Körpers bei der Entgiftung:
1. Identifikation von Quellen und Reduktion der Exposition
Zu den häufig belasteten Lebensmitteln zählen Getreideprodukte, Nüsse, Kaffee und Gewürze. Darüber hinaus ist möglicher Schimmelpilzbefall in Lebens- und Aufenthaltsräumen (auch Matratzen, Polster, Teppich, Tapeten) als Expositionsquelle in Betracht zu ziehen. Regelmäßiges Lüften, häufiges Entsorgen von Müll und Biomüll sowie der Austausch befallener Pflanzenerde wirkt der Schimmelbildung und Mykotoxinexposition entgegen.
2. Erweiterte Maßnahmen und Nährstoffversorgung
Eine ausreichende Versorgung mit Antioxidantien wie Vitamin A, C, E, Selen, Glutathion und auch alpha-Liponsäure kann den Mykotoxin-induzierten oxidativen Stress wirksam reduzieren. Ggf. empfiehlt sich eine Kontrolle des Versorgungsstatus und der antioxidativen Kapazität (Thiolstatus und intrazelluläres Glutathion). Flavonoid- und polyphenolhaltige Lebensmittel (z. B. Obst, Gemüse, Tee, Kakao, Curcuma) können durch ihre entzündungshemmenden Eigenschaften zusätzlich unterstützen.
3. Optimierung der Darmgesundheit
Die Darmgesundheit spielt eine entscheidende Rolle bei der Abwehr von oral aufgenommenen Mykotoxinen. Probiotische Bakterien wie Lactobacillus, Bacteroides und Bifidobakterien können die Darmbarriere stabilisieren, die Aufnahme von Mykotoxinen hemmen und teilweise sogar bestimmte Mykotoxine degradieren. Zur Kontrolle empfehlen sich quantitative Mikrobiotaprofile und Laborparameter der Darmbarrierefunktion. Ferner werden Bindemittel wie Aktivkohle, Chitosan und Zeolith diskutiert, die bei der Eliminierung der Mykotoxine unterstützen können.
Zusammengefasst ist bei Mykotoxinbelastung entscheidend, potenzielle Quellen zu identifizieren, präventive Maßnahmen durchzuführen und die Entgiftung des Körpers durch eine gesunde Ernährung und Darmflora zu unterstützen. Ein Fokus auf antioxidative Mikronährstoffe und eine gut funktionierende Darmbarriere können den schädlichen Einfluss von Mykotoxinen wirksam reduzieren. Der Nachweis und das Ausmaß einer Mykotoxinbelastung kann anhand einer Urinprobe analysiert werden.

VEGF (Vascular Endothelial Growth Factor) ist ein Signalmolekül in der Angiogenese. Es stimuliert das Wachstum von Blutgefäßendothelien.
Es gibt zwei Indikationen für die Bestimmung beim Patienten:
1. als Progressionsmarker bei Tumorerkrankungen
VEGF stimuliert die Teilung und Migration von Endothelzellen der Blutgefäße und somit auch eine Neovaskularisation von Tumoren. Das erklärt, warum eine höhere VEGF-Expression im Tumor mit einem progressiveren Wachstum solider Tumoren einhergeht. In aktuellen Studien wurde gezeigt, dass auch der im Patientenblut gemessene VEGF-Spiegel prognostische Aussagen macht. Ein Anstieg des VEGF-Serumspiegels im Verlauf, insbesondere unter immunstimulierender Therapie, gilt als kontraproduktiv.
2. zur Differentialdiagnostik der Bartonellose
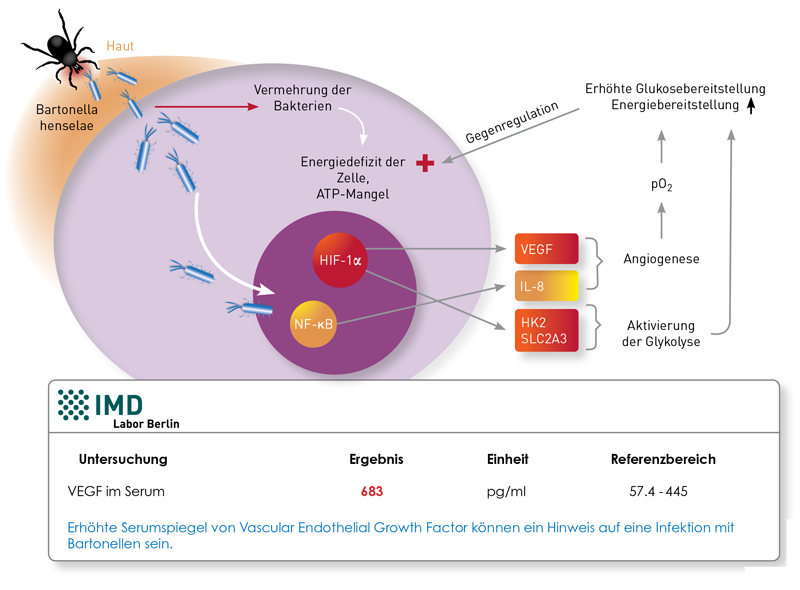
Die Bestimmung von VEGF im Serum dient dem Nachweis von Bartonella henselae Ko-Infektionen bei Patienten mit Erkrankungen, die durch Zecken übertragen werden. Bartonella henselae induziert in befallenen Zellen VEGF, weshalb erhöhte Blutspiegel einen wichtigen Hinweis auf eine erfolgte Infektion geben. Der Pathomechanismus der VEGF-Bildung durch Bartonellen erklärt sich darüber, dass die sich vermehrenden Bartonellen in den befallenen Körperzellen und Geweben ein Energiedefizit und ATP-Mangel auslösen. Dieses Defizit würde sekundär aber auch für die Bartonellen selbst die Überlebenswahrscheinlichkeit reduzieren. Die Induktion von VEGF durch die Bartonellen und die damit bessere Durchblutung des befallenen Gewebes führt zu einem Überlebensvorteil der Erreger.
Für die Bestimmung von VEGF wird 5 ml Vollblut zur Serumgewinnung benötigt. Das Vollblut muss (sofern es nicht taggleich im Labor eintrifft) in der Praxis abzentrifugiert werden.

Ganglioside sind wasserunlösliche Lipide und sind Bestandteil von Zellmembranen, insbesondere im zentralen und peripheren Nervensystem. Autoantikörper (AAk) gegen Ganglioside bewirken eine Entzündung oder Demyelinisierung der Markscheiden.
Sie rufen somit eine Vielzahl verschiedener Symptome hervor und gelten als typische serologische Marker für entzündliche autoimmune Neuropathien des peripheren Nervensystems. Dazuzählen das Guillain-Barré-Syndrom, das Miller-Fisher-Syndrom oder die chronisch-entzündliche demyelinisierende Polyneuropathie. Häufig treten entzündliche Neuropathien nach Infektionen, wie z. B. EBV, Campylobacter jejuni oder CMV auf.
Das liegt daran, dass gangliosidähnliche Strukturen auch an der Oberfläche von Mikroorganismen vorkommen und sich die entsprechenden Antikörper nicht nur gegen die Erreger richten, sondern auch gegen die Ganglioside der Markscheiden oder Nervenfasern. Die daraus resultierende Klinik reicht von leichter Ermüdbarkeit und uncharakteristischem Missempfinden über neuromuskuläre Störungen bis hin zu Funktionsausfällen wie Atemlähmung und Herzstillstand. Für die Differentialdiagnostik wird die Bestimmung der Gangliosid-Autoantikörper empfohlen. So können die autoimmunen Polyneuropathien (PNP) von anderen PNP abgegrenzt werden, wie z. B. die toxische PNP, die oft in Verbindung mit toxischer Enzephalopathie (TE) auftritt. Außerdem liefern sie auch gleich therapeutischrelevante Aussagen bezüglich des Subtyps der neuropathischen Störung.
Isoliert vorkommende Gangliosid-AAk können aufgrund der Kreuzreaktivität mit mikrobiellen Strukturen auch bei Gesunden nachweisbar sein. Die diagnostische Spezifität der Gangliosid-AAk steigt mit der Anzahl der positiv nachgewiesenen Antikörper.Daher wird im IMD immer das Antikörper-Profil mit 11 verschiedenen Gangliosiden untersucht (GM1, GM2, GM3, GM4, GD1a, GD1b, GD2, GD3, GT1a, GT1b, GQ1b).

Ein positives LTT-Ergebnis zeigt an, dass das T-zelluläre Immunsystem sich mit Candida auseinandersetzt.Das ist im Unterschied zu klassischen Infektionserregern wie Borrelien oder Chlamydien bis zu einem gewissen Grad normal, da eine Candidabesiedlung unserer Schleimhäute regelhaft gegeben ist.
Entscheidend ist aber die Höhe des Stimulationsindex (SI) im LTT. Ein hoher Wert im LTT auf Candida deutet auf eine gesteigerte Darmpermeabilität hin („leaky gut“), da bei reduzierter Darmbarrierefunktion auch bei „normaler“ Candidabesiedlung im Darm eine stärkere Konfrontation des Immunsystems mit Candida stattfindet (sekundäre Candidabelastung).
Diese Form tritt deutlich häufiger auf als eine primäre Candidabelastung (Infektion oder Nachweis pathologischer Mengen im Stuhl).Zur Differenzierung zwischen beiden Formen sollte der Zonulinspiegel im Serum als praktikabler und stabiler Marker für leaky gut herangezogen werden.Die Bestimmung von Zonulin im Stuhl kann nicht empfohlen werden.

Beim Lymphozytentransformationstest (LTT) werden Patientenzellen im Labor isoliert und anschließend mit den Borrelienantigenen stimuliert. Dieses erfordert funktionell intakte Immunzellen. Heparin ist im Gegensatz zu EDTA oder Citrat ein physiologisches Blutantikoagulanz. Es verhindert die Blutgerinnung nicht wie Citrat und EDTA, indem es den Immunzellen Calcium entzieht, sondern Heparin bindet an Antithrombin III, wodurch die Aktivität dieses körpereigenen Gerinnungshemmers 1000-fach verstärkt wird.Diese physiologische Gerinnungshemmung beeinträchtigt die Lymphozyten in der Phase zwischen Blutabnahme und Probeneingang im Labor nicht in ihrer Funktionalität.Das ist anders bei EDTA und Citrat, die den Lymphozyten das überlebenswichtige Calcium entziehen und damit viele Zellfunktionen blockieren. Das istder Grund, warum für alle immunologischen Funktionstests Heparinblut verwendet wird.Beim CD57-Test werden Natürliche Killerzellen lediglichquantifiziert. Es wird analysiert, welcher Anteil der NK-Zellen den Zellreifemarker CD57 auf der Oberfläche exprimiert. Hier ist es sogar erwünscht,dass sich der Wert nicht verändert (auf dem Transporti ns Labor). Daher ist bei allen quantitativen Zellphänotypisierungen (zelluläre Immunprofile etc.)das EDTA-antikoagulierte Blut immer das Standarduntersuchungsmaterial.
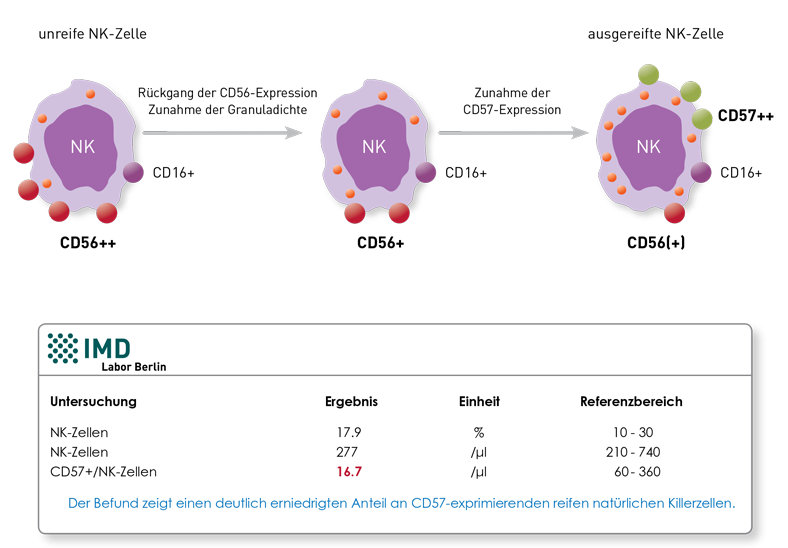
CD57 ist eine Glucuronyltransferase und Teil der Aktivierungskaskade der Natürlichen Killerzellen (NK). Die NK-Zellen, die das Molekül CD57 auf ihrer Zelloberfläche exprimieren, sind terminal differenzierte (ausgereifte) NK-Zellen. CD57-positive NK-Zellen (CD57+NK) zeigen im Vergleich zu den NK-Zellen, die CD57 nicht exprimieren (CD57-NK), die stärkere zytotoxische Kapazität. Im Normalfall exprimieren 30-60% der im Blut zirkulierenden NK-Zellen diesen Marker, wobei der Anteil im Alter ansteigt. Patienten mit chronischer Borreliose haben gehäuft eine verminderte Zahl an CD57+ NK-Zellen pro μl Blut. Diese Verminderung ist bei Patienten mit vorherrschenden neurologischen Symptomensignifikant deutlicher im Vergleich zu Patienten mit dominierenden muskulosketalen Beschwerden. Aus den Publikationen von Stricker et al. leitet sich die Empfehlung ab, den „CD57 Status“ als Verlaufsmarker bei chronischer Borreliose zu verwenden, da nach erfolgreicher Therapie und damit einhergehenden Symptomverbesserungen der Anteil anCD57+ NK-Zellen ansteigt bzw. bei persistierender Aktivität erniedrigt bleibt. Entscheidend ist hier der individuelle Verlauf beim einzelnen Patienten, nicht der einmalig gemessene Wert! Der CD57-Wert erlaubt dagegen nicht die Diagnosestellung„Borreliose“, da erniedrigte Werte auch bei anderen Infektionen (HIV, CMV, HSV2), Tumorerkrankungen, Immundefekten und in ca. 5% auch bei Gesunden zu beobachten sind.
Letzteres ist nicht unsere Empfehlung, sondern die seit 1. April 2014 gesetzlich bindende Vorgabe der Kassenärztlichen Bundesvereinigung. Wenn die Kosten über die GKV abgerechnet werden sollen,müssen auch wir uns daran halten. Der Hintergrund ist, dass man seitens der KBV meint, dass der ELISA ein hoch sensitiver Suchtest sei und der Blot diene nur als Bestätigungstest. Leider trifft das in Wirklichkeit nicht zu. Bei etwa 5 % der Immunoblots findet man IgG- oder IgM-Antikörper trotz negativem ELISA-Suchtest. Der Blot ist also sensitiver. Man muss akzeptieren, dass man ca. 5 % der Patienten falsch negativ testet, wenn man der Vorgabe folgt.
Für Privat-Versicherte und Selbstzahler-Patienten(IGeL) gilt diese Vorgabe nicht. Daher ist es sinnvoll,von Vornherein den sensitiveren und spezifischeren Immunoblot zu machen. Die früher verwendeten„line blots“ hatten den Nachteil, dass sie keine quantitativen Ergebnisse lieferten, sondern bei den einzelnen Banden im Laborbefund nur „positiv“oder „negativ“ angegeben wurde.
Der recomBead-Test liefert hingegen quantitative Resultate. Titer-Vergleiche zwischen zwei Zeitpunkten sind also möglich. Der recomBead-Test erfüllt zwar alle Kriterien eines Immunoblot (Spezifität,Sensitivität, Eignung als Bestätigungstest, Kosten), ist aber methodisch ein Multiplex-ELISA,weshalb damit die Titer der Antikörper gegen die einzelnen Borrelienbanden gemessen werden können.
Es ist also durchaus sinnvoll, von vornherein den recomBead-Test anzufordern, zumal diese Vorgehensweise sogar die Kosten in all den Fällen reduziert,in denen der ELISA positiv ausfällt. Es bleibt zu hoffen, dass sich auch die Vorgaben der GKV bald ändern.

Mehr zu diesem Thema finden Sie auf unserer Diagnostikinformation Nr.: 261
Nein, weil bisher alle Versuche fehlgeschlagen sind, für diese Erreger analog zum LTT auf Borrelien, Chlamydien oder Yersinien eine verlässliche LTT-Methodik zu entwickeln.
Das Problem ist die Spezifität. Mit allen kommerziell verfügbaren und bisher von uns untersuchten Testantigenen der vier genannten Bakterien waren viel zu viele gesunde Testprobanden falsch positiv.
Des Weiteren besteht die Schwierigkeit darin, dass zur T-Zellimmunologie dieser Erreger kaum etwas bekannt und publiziert ist. Der Stand der Forschung zu diesen Erregern ist geradezu verschwindend gering im Vergleich zu Borrelien oder Chlamydien. Deshalb ist es leider so, dass nur die Serologie als diagnostische Methode für Babesien, Ehrlichien, Bartonellen und Rickettsien zur Verfügung steht. Dies ist aber bei chronischen Infektionen wenig hilfreich, weil sie nicht zwischen einer aktiven chronischen Infektion und einem Kontakt in der Vergangenheit unterscheiden kann.
Etabliert ist die Serologie auf diese Erreger nur zum Nachweis einer frischen Infektion. Mit Ausnahme von Bartonellen wird nur auf IgG und IgM untersucht. Da IgM bei chronischen Infektionen regelhaft negativ ist, kann sie an Hand des IgGs lediglich einen stattgefundenen Kontakt anzeigen, wobei auch hier die Sensitivität und Spezifität unbefriedigend sind. Lediglich bei den Bartonellen, wo IgG in ca. 35 % der Patienten positiv ist, zeigt sie an, bei welchen Patienten eine aktive Infektion zumindest zu erwägen ist. Am IMD wird deshalb intensiv an adäquaten Alternativen gearbeitet. Das VEGF ist für die Bartonellen ein erster Lichtblick, denn hohe Werte sprechen für eine aktive Infektion.
Die Strategie des intrazellulären Überlebens von Bartonellen
FAQ Kategorien
