Häufig gestellte Fragen (FAQ)
Mitochondriopathie
Die Analyse ATP-intrazellulär macht eine Aussage über die tatsächliche Funktion der Mitochondrien zum Zeitpunkt der Blutabnahme. Diese wird beeinflusst durch Entzündungsmediatoren, durch oxidative oder nitrosative Belastung (z. B. Peroxynitrit) sowie durch die Genetik, die Versorgung mit Spurenelementen, NADH, Coenzym Q10 u. a. Der ATPBelastungstest untersucht hingegen die Widerstandsfähigkeit der Mitochondrien im Fall einer Belastung. Diese Frage ist zwar interessant, labordiagnostisch aber kaum zu realisieren. Reproduzierbare Werte können nur innerhalb von zwei Stunden nach Blutentnahme gemessen werden, danach überwiegen präanalytisch bedingte Artefakte.
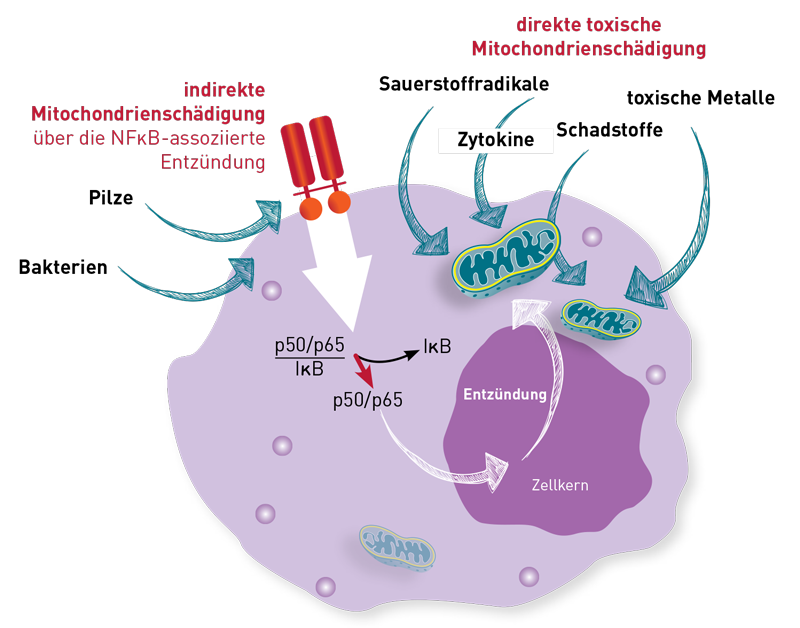
Wie die Abbildung zeigt, wäre hier auch nicht zu unterscheiden, ob das Agens direkt auf die Mitochondrien wirkt oder über die Aktivierung von NFκB. Zusätzlich stellt sich die Frage, womit eine „Belastung“ im Labortest adäquat imitiert werden kann. Der zelluläre Stress einer chronischen Entzündung oder einer multiplen Schadstoffbelastung ist sehr komplex und lässt sich nicht durch einzelne Komponenten wie z. B. das häufig genutzte Thiomersal nachahmen. Thiomersal (Ethylquecksilber) als Hemmsubstanz wurde aus der Studie von Sarah Myhill mit CFS-Patienten (Int J Clin Exp Med. 2009) übernommen, wo es aber nur Modellcharakter hatte. Unwahrscheinlich ist auch, dass die Resistenz der Mitochondrien bei jeder Art von „Belastung“ durch dieselben Schutzmechanismen aufrecht erhalten wird. Um den tatsächlichen Reiz der chronischen Entzündung nachzuvollziehen, wäre es praxisrelevanter, TNF-α und IL-1 (oder einen ganzen Cocktail von Entzündungsmediatoren) als Hemmittel einzusetzen oder aber Peroxidradikale. Hier sind aber noch aufwändige Studien nötig, um mit einem präanalytisch machbaren Labortest therapierelevante Ergebnisse zu erhalten.
Bei der Betreuung von Leistungssportlern hat es sich bewährt, dass ATP-intrazellulär vor und nach z. B. Ergometerbelastung zu messen. Das erfordert zwar zwei Blutabnahmen, erfasst aber eine tatsächlich relevante Belastung. Möglicherweise lässt sich das zukünftig zur Beurteilung der mitochondrialen Stressresistenz so oder ähnlich auch für andere Patientengruppen anwenden, was aber Standards erfordern wird.
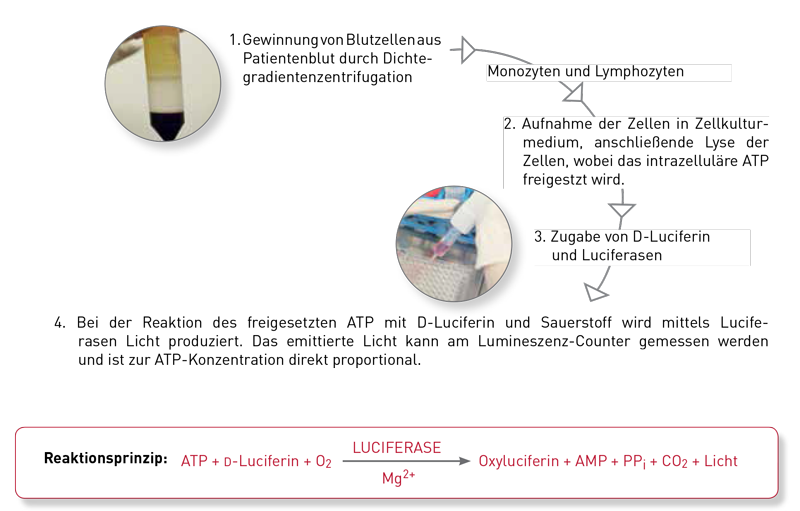
Ein verminderter ATP-Wert zeigt eine Stoffwechselstörung in den Mitochondrien an, weshalb das ATP-intrazellulär (gemessen in Leukozyten, die aus dem Blut des Patienten isoliert werden) ein wichtiger und direkter Marker für die sekundäre Mitochondriopathie ist. Für die Messung des ATP wird ausschließlich Heparinblut verwendet, da andere gängige Antikoagulantien wie Citrat oder EDTA durch ihre Kalziumblockade zahlreiche Zellstoffwechselprozesse „künstlich“ hemmen. Das Heparinblut darf zwischen Blutabnahme und Laboranalyse keinen signifikanten Temperaturschwankungen ausgesetzt sein und muss zügig (ca. 24 h), d. h. per Kurier ins Analyselabor gelangen.
Ein weiterer, (indirekter) Marker für die sekundäreMitochondriopathie ist ein Anstieg der Laktat /Pyruvat-Ratio. Bei gestörter Mitochondrienfunktion wird Pyruvat nicht ausreichend in Acetyl-CoA umgewandelt, sondern vermehrt zu Laktat reduziert. Bei der Bestimmung von Laktat und Pyruvat ist darauf zu achten, dass beide Metaboliten in Natriumfluorid (NaF)-antikoaguliertem Blut bestimmt werden, da NaF die Glykolyse auf dem Transport in das Labor hemmt.
Nicht geeignet als Marker für die Mitochondriopathie sind die LDH-Isoenzyme und die M2PK. Die LDH-Isoenzyme haben nur dann eine Aussage, wenn die Blutprobe unmittelbar nach Blutabnahme hochtourig zentrifugiert wird, da ansonsten eine eintretende Hämolyse der Erythrozyten zu falsch erhöhten Werten für die LDH4 und LDH5 führt. Unsere Erfahrung ist, dass nach der Zentrifugation mit den üblicherweise in Praxen vorhandenen Zentrifugen noch zu viele Erythrozyten im Überstand sind.
Die M2PK ist eine Isoform der Pyruvatkinase, die in einigen Tumorzellen über exprimiert wird. Deshalb hat die M2PK im Stuhl eine gewisse Bedeutung in der Darmkrebsdiagnostik erlangt. Allerdings wird die M2PK in allen schnell proliferierenden Zellen auch ohne tumoröse Entartung exprimiert, z. B. bei lokalen aber auch systemischen Entzündungen;weshalb sie als diagnosticher Marker zur Tumorsuche eine relativ geringe Spezifität besitzt.Das erklärt auch, warum M2PK im EDTA-Blut sehr häufig bei Patienten mit Entzündungserkrankungen ansteigt und letztlich eher zu Verunsicherungen führt.
Mitochondriopathien sind Erkrankungen, die durcheine Fehlfunktion oder Schädigung der Mitochondrien verursacht werden. Sie manifestieren sich durch die reduzierte Fähigkeit zur Bereitstellung der Energie (in Form von ATP) in den Körperzellen.Es werden zwei Formen der Mitochondriopathien unterschieden: ererbte (primäre) und durch Umwelteinflüsse oder chronische Entzündungsprozesse erworbene Mitochondriopathien. Letztere werden als sekundäre Mitochondriopathien bezeichnet. Primäre Mitochondriopathien entstehen durch Mutationen in Genen, die für Strukturen oder den Stoffwechsel der Mitochondrien wichtig sind.Primäre Mitochondriopathien sind sehr selten,die Symptomatik ist meist schwer und die Erkrankungen werden frühzeitig diagnostiziert. Insbesondere Organe mit hohem Energieverbrauch wie Gehirn, Herz oder Skelettmuskulatur sind beeinträchtigt. Die Diagnose „Primäre Mitochondriopathie“ wird durch eine Muskelbiopsie und genetische Analysen gesichert. Bei Patienten mit chronischen Entzündungserkrankungen handelt es sich ausschließlich um die sekundäre (erworbene) Form.Die Diagnostik der sekundären Mitochondriopathie erfolgt durch die Messung des intrazellulären ATPsin aus dem Blut gewonnenen Leukozyten. Für die primäre Mitochondriopathie ist die Messung desintrazellulären ATP ohne Bedeutung.

Mehr zu diesem Thema finden Sie auf unserer Diagnostikinformation Nr.: 245
FAQ Kategorien
